| «Травматическая эпидемия» последней мировой войны предъявила к рентгенологическому методу исследования новые серьезнейшие требования. По существу в этой войне впервые в истории медицины создалась реальная возможность своевременной и радикальной помощи при таких ранениях позвоночника, которые не сопровождались полным перерывом спинного мозга. Вместе с тем общность ранней клинической симптоматики (спинальный паралич) как при кровоизлияниях в спинномозговой канал, внедрении инородных тел и костных отломков, так и при прямом повреждении спинного мозга заставляла хирургов ставить перед рентгенологами вопросы, которые нельзя было оставить без ответа, так как от этого ответа зависела тактика хирурга, а следовательно, судьба раненого. Практически следовало как можно скорее решить, нужно ли предпринять оперативное вмешательство с удалением костных отломков и инородных тел, если таковые имеются, или же следует придер-живаться вынужденной консервативной тактики. Положение, как правило, осложнялось тем, что операцию необходимо было производить в возможно ранние сроки, на первом же подходящем для этого этапе эвакуации, ибо промедление влекло за собой развитие пролежней, сепсиса и других осложнений, при которых операция становилась уже невозможной, несмотря на то что диагноз с течением времени клинически уточнялся. Особенностью огнестрельных ранений позвоночника, наблюдавшихся нами в госпиталях армейского и фронтового тыла, как правило, являлся их полиморфизм; поражение любого анатомического отдела позвонков в любых сочетаниях с внедрением инородных тел и костных отломков, любые типы переломов, за исключением компрессионных, наблюдались нами при спиналь-ных ранениях. Пережив в начале войны многие трудности и испытания (пожалуй, их без преувеличения можно было бы назвать терзаниями), мы в конечном счете пришли к убеждению, что только правильная тактика рентгенолога может обес-печить успех диагностики при огнестрельных ранениях позвоночника. В этой тактике, по нашему мнению, важнейшим является восстановление на основе рентгенологических данных и клинического осмотра раненого картины траектории ранящего снаряда, т. е. не только трактовка характера ранения на основе тех костных изменений, которые выявлены на снимках, но и суждение о возможных повреждениях содержимого позвоночного канала. Так как ранения позвоночника с входными отверстиями ранящего снаряда, расположенными спереди и в переднебоковых отделах грудной стенки, живота и шеи, как правило, сочетаются с ранениями органов средостения, аорты, почек, органов грудной полости, крупных сосудов шеи, гортани, трахеи и т. д., обычно у таких раненых на первых этапах не производили рентгенологическое исследование позвоночника. Это частично относилось также к проникающим ранениям с раздроблением тел позвонков. Таким образом, наиболее часто встречались повреждения задних отделов позвоночника (дужек позвонков и их отростков) при слепых и сквозных ранениях области спины. Следовательно, в задачу рентгенолога входило следующее. 1. Установить наличие или отсутствие костных повреждений. 2. Восстановить на основе клинико-рентгенологических данных траекторию ранящего снаряда. 3. Установить анатомическое залегание, глубину проникновения костных отломков. 4. Установить анатомическое расположение инородных тел, если таковые найдены. 5. На основе полученных данных высказать консультативное заключение о степени повреждения спинного мозга и его корешков. Само собой разумеется, при подобных требованиях к рентгенологу он должен обладать достаточными сведениями из области анатомии спинного мозга, быть знаком с основными клиническими признаками спинальных нарушений при травме, не говоря уже о совершенном знании рентгеноанатомии всех отделов позвоночника и в первую очередь дужек, суставных отростков и корешковых отверстий. Не случайно в пунктах 3 и 4 нами выделено слово «анатомическое». Дело в том, что еще в большей степени, чем при других видах ранений, определение глубины залегания костных отломков и инородных тел не должно базироваться на математических методах. Как показывает опыт, любой метод определения глубины залегания инородного тела с точностью до сантиметра и даже миллиметра оказывался на практике непригодным. Единственно правильной, по нашему опыту, являлась методика предварительной рентгеноскопии с последующей рентгенографией в необходимых, заранее планируемых проекциях (обычно в прямой, боковой и двух полубоковых). Следует особо подчеркнуть необходимость предварительной ориентировочной рентгеноскопии, так как при слепых ранениях совершенно невозможно предугадать заранее, где может находиться инородное тело.
Анатомическая глубина залегания инородных тел и костных отломков должна быть выяснена, как уже указывалось, на основании снимков в нескольких проекциях. Можно утверждать, что рентгенолог должеп обладать способностью по этим снимкам мысленно восстановить стереоскопическую картину повреждения. Если есть техническая возможность, то необходимо воспользоваться стереографией. Течение огнестрельных ранений позвоночника в большом проценте случаев осложняется инфекцией вплоть до остеомиелита. Нарастание остеолиза с последующими периоститами и секвестрацией, возникновение свищей и затеков, а в тяжелых случаях менингита — все эти осложнения не были редкостью в минувшую войну, принимая во внимание отсутствие антибиотиков. Однако с повышением активности хирургов при спиналь-ных ранениях во второй половине войны остеомиелиты позвоночника стали редкостью. При остаточных свищах фистулогра-фия явилась методом с очень высокой разрешающей способностью и может быть всячески рекомендована. Исходы огнестрельных ранений позвоночника в случаях, когда удавалось ликвидировать септические осложнения, выражались обычно в развитии обширной костной мозоли с анкило-зированием поврежденных отделов. Подобный исход понятен, если принять во внимание выраженную остеобластическую функцию связочного аппарата позвоночника. Даже при касательных ранениях поперечных отростков образуются массивные окостенения связок с причудливо расположенными остеофитами. Принято различать сквозные, слепые и касательные ранения позвоночника. Кроме того, при классификации повреждения важнейшую роль играет отношение ранения к содержимому позвоночного канала, элементам спинного мозга и его оболочкам. В этом аспекте все огнестрельные ранения позвоночника следует разделять на две основные группы: 1) проникающие — с повреждением стенок позвоночного канала и 2) непроникающие — без повреждения последнего. Однако, как показал опыт Великой Отечественной войны, очень часто именно ответ на вопрос, является ли данное огнестрельное ранение проникающим или нет, представлял большие трудности. Это объясняется, во-первых, тем, что нередко и непроникающие ранения сопровождались клинически выраженным контузионным синдромом со стороны спинного мозга, симулировавшим проникающее ранение. Во-вторых, не столь уж редко проникающие ранения сопровождались развитием гематомиелии, отличить которую от прямого повреждения в остром периоде было весьма затруднительно (Н. И. Гра-Щенков). И, наконец, в-третьих, Как показал опыт, зачастую имелось значительное несоответствие между характером, локализацией и степенью повреждений костных элементов позвонков и их клиническими проявлениями, что особенно касалось слепых и касательных ранений. В частности, мы неоднократно наблюдали огнестрельные отрывные переломы остистых отростков с тяжелейшей картиной менингомиелита и вместе с тем несколько раз обнаруживали в госпиталях для легкораненых слепые ранения с внедрением инородных тел в дужку и даже тело позвонка без какой-либо выраженной клиники и во всяком случае без признаков проникающего ранения.  Рис. 47. Схема вариантов огнестрельных ранений позвоночника (по Н. С. Косинской). Объяснение в тексте. Н. С. Косинская предложила наиболее удачную, на наш взгляд, классификацию огнестрельных ранений позвоночника, очень удобную для рентгенолога и хорошо увязанную с практикой. Автор делит все огнестрельные ранения позвоночника на пять типов (рис. 47). При типе 1 (рис. 47, а) ранящий снаряд проходит через позвоночный канал, при типе 2 (рис. 47, б) снаряд задерживается в канале, при типе 3 (рис. 47, в) имеется нарушение целости стенок канала без проникновения снаряда внутрь его (без вскрытия канала). При ранении типа 4 (рис. 47, г) повреждаются элементы позвонка, не принимающие участия в образовании стенок позвоночного канала (остистый отросток, тело, поперечный отросток). И, наконец, повреждения типа 5 (рис. 47, д) характеризуются прохождением раневого канала вблизи позвоночника без повреждения его костных элементов. В этом случае в остром периоде могут наблюдаться также клинические симптомы со стороны спинного мозга, обусловленные ушибом, кровоизлиянием от сотрясения и т. д. Из приводимой схемы Н. С. Косинской явствует, что по отношению к содержимому позвоночного канала повреждения первых трех типов являются проникающими, типа 4 — непроникающими, типа 5 — это ранения с паравертебральной локализацией. Вместе с тем следует подчеркнуть, что на практике суждение о характере повреждения спинного мозга не должно основываться на одних только данных о положении инородного тела (если таковое имеется). Дело в том, что и при повреждениях типа 3, не говоря уже о типе 2, костные отломки дужки могут в свою очередь играть роль снаряда, обусловливая повреждения спинного мозга и, что еще важнее, последующие осложнения (менингомиелит и т. д.) (рис. 48). В книге «Опыт советской медицины в Великой Отечественной войне 1941—1945 гг.» приведена следующая классификация огнестрельных ранений позвоночника и спинного мозга. (В целях наибольшей наглядности приводим эту классификацию в несколько измененном виде). 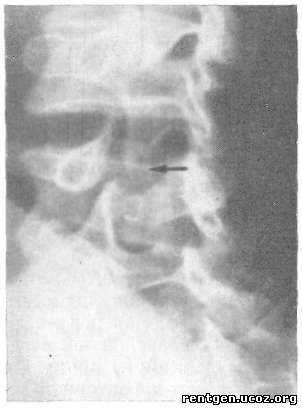 Рис. 48. Огнестрельное ранение, давшее картину травматического спондилолиза (рентгенограмма в
3/4).   Ранения позвоночника сопровождаются разнообразными ранними (менингит, менингомиелит, абсцессы) или поздними (остеомиелит, эпидурит и арахноидит) осложнениями. В. М. Угрюмов различает четыре периода в течении огнестрельных повреждений позвоночника и спинного мозга: 1) острый; 2) ранний; 3) промежуточный; 4) поздний. Автор следующим образом характеризует эти периоды. В остром периоде (2—3 сут после ранения) повреждения всех видов могут давать одинаковую картину, в частности полного нарушения проводимости спинного мозга, что объясняется спинальным шоком. Ранний период длится следующие 2—3 вед. Клиническая картина повреждений разных видов также весьма схожа, что объясняется отеком, сдавлениями гематомой, кровоизлияниями, а также сшшальным шоком. Промежуточный период продолжается 2—3 мес. В этот период обычно по клинической картине можно выявить истинный характер поражения.
В позднем периоде наблюдается восстановление функций, объем которого зависит от тяжести повреждения, наличия или отсутствия поздних осложнений и т. д.
Основным условием правильной тактики рентгенологического исследования позвоночника при огнестрельных ранениях является умение определить область исследования, т. е. практически уровень повреждения. Следующие основные неврологические симптомы характеризуют уровень повреждения содержимого позвоночного канала.
Верхний шейный отдел (I—IV шейные сегменты спинного мозга — I—IV шейные позвонки) — спастический паралич всех конечностей (квадриплегия), паралич диафрагмы, потеря всех видов чувствительности ниже уровня поражения, расстройства мочеиспускания по центральному типу, иногда бульбарные (паралич глотания) и стволовые явления: изменения со стороны зрачков, косоглазие, нарушение конвергенции глазных яблок и т. д. Нижний шейный отдел (V шейный — I грудной сегменты спинного мозга — V—VII шейные позвонки) — вялый паралич рук, спастический паралич ног, отсутствие всех видов чувствительности ниже уровня повреждений,, расстройства мочеиспускания, иногда синдром Клода Бернара— Горнера. Грудной отдел спинного мозга (III—XII грудные сегменты спинного мозга—I — IX грудные позвонки) —спастический паралич нижних конечностей, вялый паралич мышц спины, выпадение брюшных сегментов и расстройства чувствительности в зависимости от уровня поражения, расстройства мочеиспускания.
Поясничное утолщение спинного мозга (I поясничный — II крестцовый сегменты спинного мозга — соответственно X, XI, XII грудные позвонки и I поясничный) —вялый паралич нижних конечностей, выпадение ахилловых, коленных рефлексов и кремастерного рефлекса, потеря чувствительности от уровня верхних третей бедра, нарушения дефекации и мочеиспускания. Конус спинного мозга, конский хвост и крестцовые нервы (от уровня XII грудного позвонка до копчика) — расстройства мочеиспускания, потеря чувствительности на ногах, в промежности, корешковые боли; параличи отсутствуют.
| 















